Cuando pensamos en el cuidado de nuestra salud nuestro primer reflejo se dirige hacia los profesionales del sistema sanitario: médicos, personal de enfermería y otros trabajadores mucho peor incluidos y valorados en nuestro sistema nacional de sanidad (psicólogos/as, fisioterapeutas, nutricionistas). Sin embargo, salud y sanidad no son sinónimos. La sanidad, como conjunto de servicios ordenados dirigidos a prevenir y remediar la enfermedad, es un término más restringido que la salud. Esta abarca muchos más aspectos de nuestra vida: personales, sociales, laborales, urbanos… es un proceso pluridisciplinar en el que intervienen factores como la educación, el medio ambiente, los recursos sociales o los servicios públicos. El intento de sobrepasar la pareja médico-paciente como único elemento de nuestro bienestar ha llevado a estudiar lo que llamamos determinantes de salud.
Los determinantes de salud, según la Organización Mundial de la Salud (OMS), son el “conjunto de factores personales, sociales, políticos y ambientales que determinan el estado de salud de los individuos y las poblaciones”. Esta definición puede parecer evidente, pero contiene importantes implicaciones: gran parte de estos factores sobrepasan la escala individual. Es decir, que si queremos saber por qué una persona enferma y otra no, es imprescindible ver qué está ocurriendo a su alrededor. En un presente de enormes conocimientos bioquímicos, de cirugía puntera, de consultas especializadas, medicinas alternativas y mucha información digital, nos estamos olvidando de un porcentaje muy grande de las razones por las cuales la gente pierde la salud.
Hace ya más de medio siglo que palabras como “social” empezaron a entrar tímidamente en las definiciones de salud y de sus causas. Desde entonces los modelos causales de las enfermedades han cambiado mucho. El modelo de Lalonde (1974), descrito en su informe “A new perspective on the health of Canadians”, es una de las primeras y más conocidas perspectivas biopsicosociales en cuanto a la enfermedad. En este modelo se habla de 4 grupos de determinantes de la salud:
- Medio ambiente: físico (contaminación, urbanismo, acceso al agua potable) y socio-cultural.
- Estilos de vida: actividad física, alimentación, conductas adictivas…
- Sistema sanitario: accesibilidad, precio, listas de espera, calidad de atención…
- >Biología humana: carga genética, envejecimiento, desarrollo…
Algunos años después, se valoró el gasto dedicado por las administraciones en la modificación de los distintos determinantes de salud con respecto a su influencia relativa en la mortalidad de la población, observando una mala adecuación de los mismos:

Aunque este informe supuso un traslado del foco de acción fuera de los centros sanitarios, fue criticado por no incorporar los determinantes sociales y considerar los estilos de vida como decisiones individuales.
Dos décadas más tarde, en 1991, Dahlgren y Whitehead, propusieron otro modelo según el cual los determinantes de salud se distribuyen en capas, de la más interna o cercana al individuo a la más externa, con interacciones entre los distintos niveles. Esta influencia se realiza sobre todo desde fuera hacia dentro. Las personas con una situación económica desfavorable o una falta de apoyo social tienden a mostrar una mayor prevalencia de comportamientos nocivos para la salud, y las condiciones de vivienda, medioambiente e infraestructuras limitan el acceso a una forma de vida saludable.
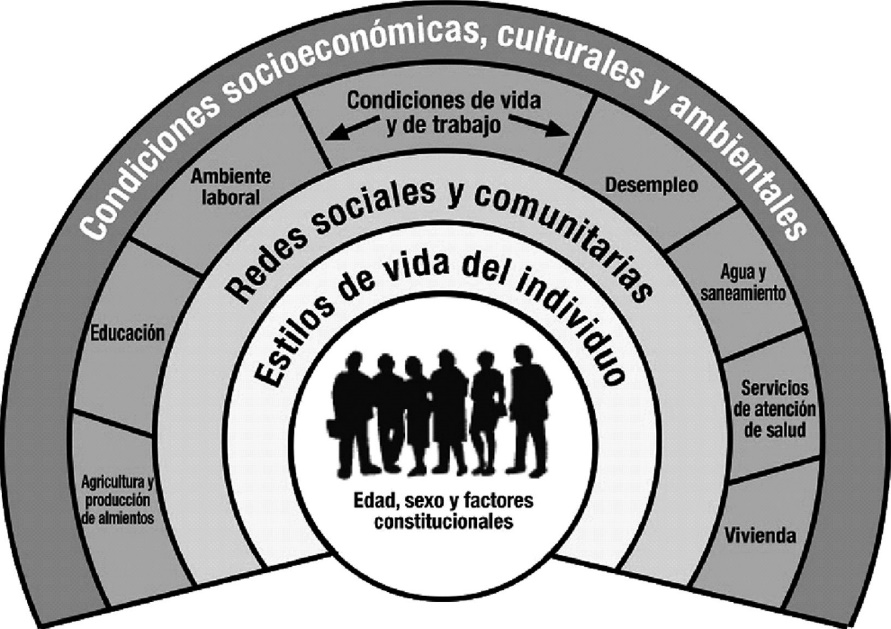
Modelo de Dahlgren y Witehead. Fuente: Informe Sespas 2010
A través de este y sucesivos modelos, a lo largo de los años se ha ido haciendo hincapié en los determinantes sociales de salud, es decir, en las circunstancias en que las personas nacen, crecen, viven, trabajan y envejecen, incluido el sistema de salud. Estos determinantes son el resultado de la distribución del dinero, el poder y los recursos a nivel local, nacional y mundial, que depende a su vez de las políticas adoptadas.
Hay muchas teorías sobre las formas en las que los determinantes sociales afectan a nuestra salud (distribución de los servicios de cuidados, condicionantes psicosociales, exposición a tóxicos ambientales, comportamientos saludables), aunque este punto sigue sin estar resuelto en gran parte. Estas circunstancias sociales son importantes porque nos permiten inferir la importancia de las variaciones de salud definidas en diferentes grupos de población (desigualdades en salud). Al mismo tiempo, nos permiten identificar las intervenciones (políticas, sociales y trabajos con la comunidad) que podemos llevar a cabo para reducirlas. Por ejemplo, si le preguntamos a la población cómo percibe su nivel de salud encontraremos dos patrones constantes en la distribución del tipo de respuestas:
- La percepción de salud es peor cuanto más baja es la clase social.
- Las mujeres tienen una peor percepción de salud que los hombres.
De esta forma podemos identificar ejes de desigualdad y buscar sus mecanismos concretos.
Trabajos como el de la Comisión de los Determinantes de Salud de la OMS o el de Wilkinson y Marmot resumen gran cantidad de información disponible sobre el papel de diferentes factores en la producción de las desigualdades en salud y recomendaciones de actuación. Estos son algunos de los ejemplos:
Los primeros años de vida
El desarrollo físico, social, emocional y cognitivo en la primera infancia determina de forma decisiva las oportunidades en la vida de una persona y las posibilidades de gozar de buena salud. El desarrollo cerebral es muy sensible a las influencias externas y sus efectos son permanentes. Una buena alimentación, un entorno seguro, salubre y protector son esenciales para el desarrollo positivo del niño o la niña.
Entornos salubres
La gestión y planificación urbana es un desafío al que nos enfrentamos con la creciente urbanización del territorio y el mayor porcentaje de población viviendo en las ciudades. La urbanización está modificando los problemas de salud de la población, afectando especialmente a aquellas personas con menor nivel económico, favoreciendo las enfermedades no transmisibles (cardiovasculares, pulmonares…), los traumatismos por accidente y causas violentas, y la mortalidad derivada de catástrofes ecológicas.
La planificación y el diseño de los espacios urbanos tienen consecuencias importantes en la equidad sanitaria, pues influyen en el comportamiento y la seguridad. El transporte es un reto urbanístico con una importancia especial, ya que afecta a nuestra salud de múltiples formas (accidentes, sedentarismo, contaminación…)
Medio ambiente
Muchos productos tóxicos han sido identificados como causantes de enfermedades diversas (enfermedades instersticiales pulmonares, cáncer pulmonar, nasal, de vejiga, alteraciones del desarrollo psicomotor…) y algunos de ellos han sido prohibidos en muchos países. Sin embargo, en materia de salud siempre vamos por detrás de la introducción en el mercado de nuevas sustancias.
Empleo
La organización social del trabajo, las condiciones laborales, las relaciones sociales y las formas de gestión influyen en nuestra salud. Existe una correlación entre los problemas de salud y la precariedad del empleo. Una falta de sensación de control del propio trabajo está relacionada con ausencias laborales por enfermedad, riesgo cardiovascular y dolor muscular. Además, unas malas condiciones de trabajo pueden exponer al individuo a toda una serie de riesgos físicos para la salud (traumatismos, lumbalgia…)
Desde un punto de vista institucional, un buen cuidado de la salud de la población no puede limitarse al correspondiente ministerio/delegación/concejalía, sino que debe existir una colaboración transversal entre los distintos departamentos, cuyas políticas deben complementarse y no contradecirse. Así, una política sanitaria que recomiende un consumo limitado de alimentos ricos en grasas y azúcares y un mayor consumo de frutas y verduras debería ir acompañada de una política comercial y de producción alimentaria acorde.
Por otra parte, salir del ámbito de la administración pública e involucrar a la sociedad civil en su propia gestión de la comunidad es un paso fundamental para obtener la equidad sanitaria. Promover lugares de encuentro donde la población pueda formar redes de apoyo, ocio saludable y ayuda mutua (especialmente en las áreas urbanas), la alfabetización sanitaria para permitir el autocuidado y la participación ciudadana son estrategias útiles para mejorar el nivel de bienestar.
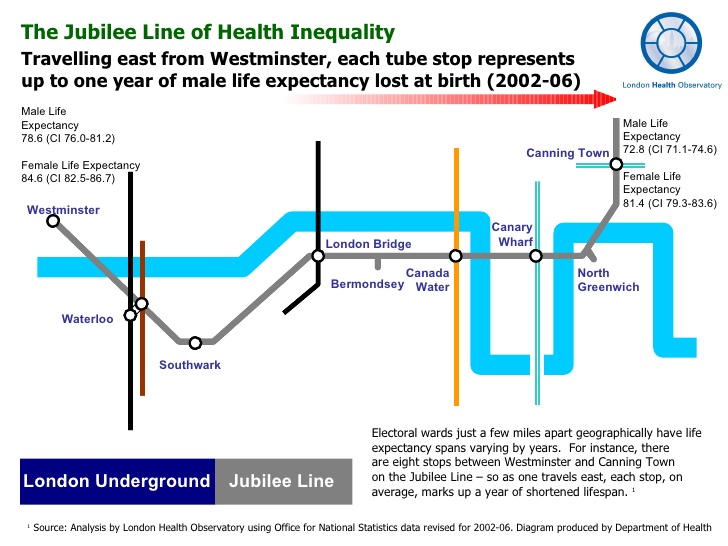
En la época del genoma, de la biología molecular, de las terapias basadas en la modificación de genes y la farmacología individualizada, todavía hay lugar para la medicina social. Los determinantes sociales de salud siguen existiendo y siguen teniendo una importancia enorme en la forma en la que las poblaciones enferman. “Tu código postal es más importante para tu salud que tu código genético” es la máxima de la epidemiología social. Y es que en la atención sanitaria es fácil observar las disparidades de población entre los barrios de una misma ciudad. Un mapa del metro de Londres elaborado por el London Health Observatory, por ejemplo, mostraba como varía la esperanza de vida de la población según el barrio en el que se vive.
Si queremos rizar un poco más el rizo, podemos recurrir a un campo de investigación que se está desarrollando enormemente en los últimos años, la epigenética. La epigenética intenta dilucidar cuáles son los mecanismos por los que aquello que nos rodea consigue introducirse en nuestro código genético. Es decir, todo aquello que ocurre alrededor de nuestros genes, y que podría explicar los mecanismos por los cuales nuestro ambiente y forma de vida interaccionan con la expresión o inhibición de nuestro ADN. Sería por tanto el puente entre lo que llevamos en nuestro material genético (genotipo) y lo que expresamos (fenotipo), del mismo modo en que una célula de nuestra piel y una célula del músculo llevan la misma carga genética y son completamente distintas, o que dos hermanos gemelos pueden enfermar de forma diferente.
Y mientras que todas estas investigaciones existen e intentan elevar su voz, la política (pública y privada) sigue haciendo oídos sordos. “Si los principales determinantes de salud son sociales, así deberán ser las soluciones” (Michael Marmot).
.gif)